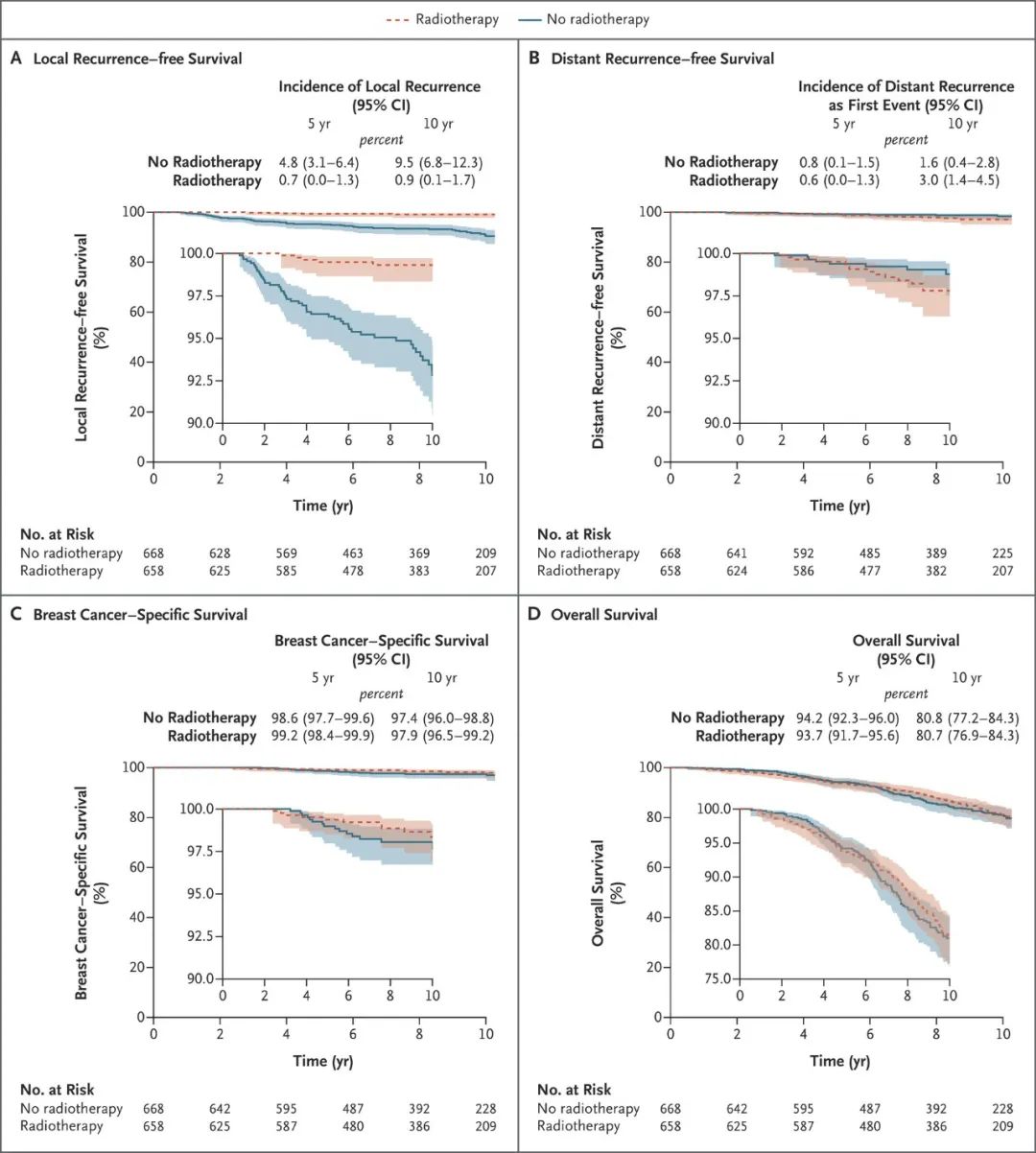
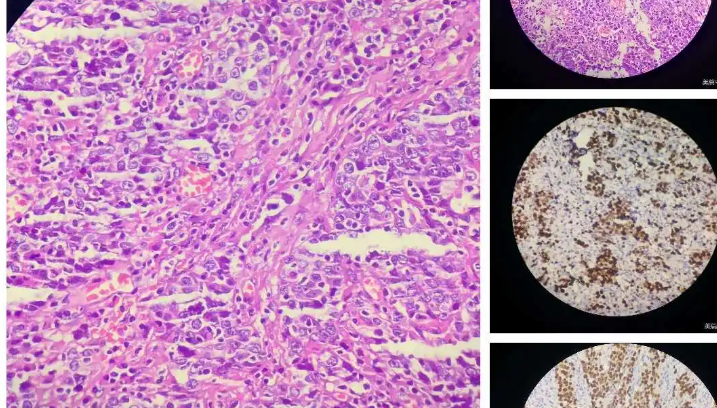
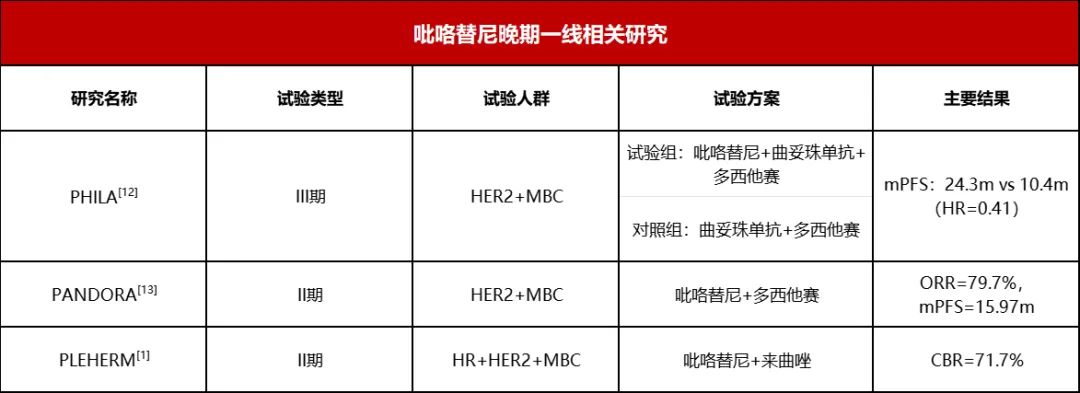
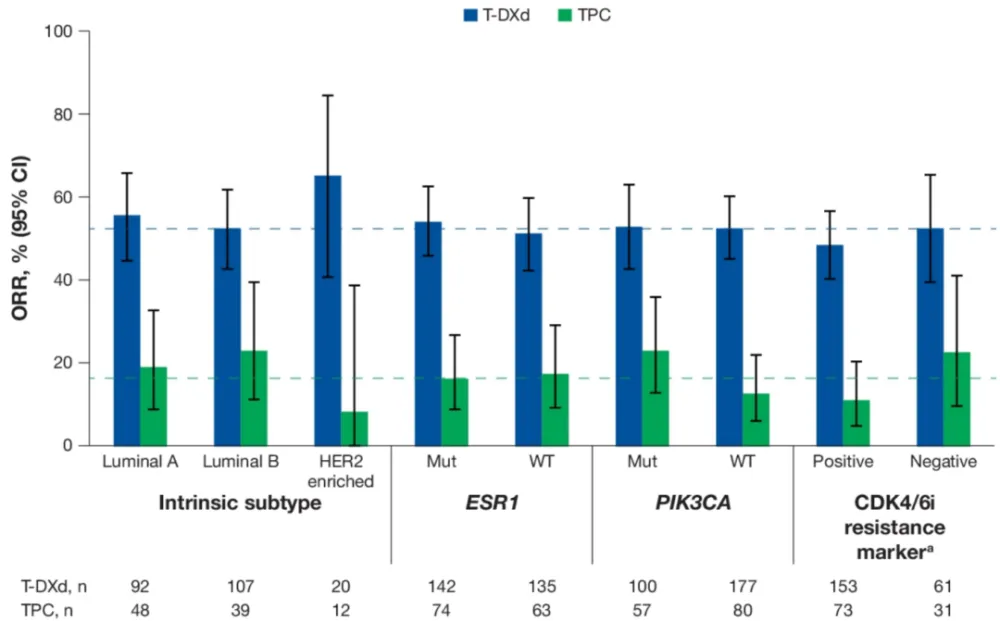
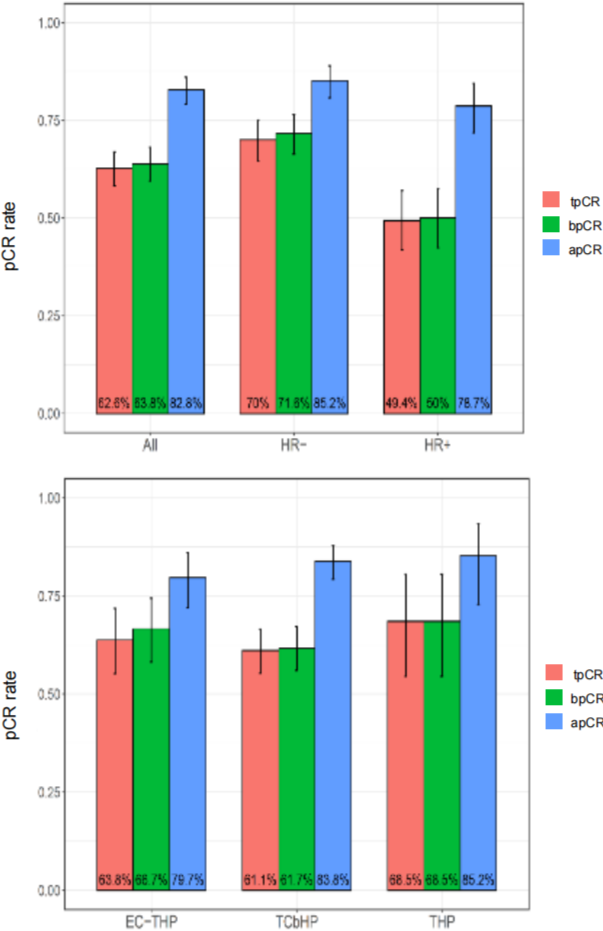
乳腺癌是女性身体健康威胁最大的恶性肿瘤,2019年中国癌症报告显示,我国女性乳腺癌每年新发约30万人,其中HER2阳性患者约为20%~30%。 人类EGFR家族(HER家族)共有4个成员:HER-1、HER-2、HER-3和HER-4。其中HER-2是目前证实的与乳腺癌关系最为密切的基因之一。 HER2基因受到配体刺激,会两两结合形成二聚体,然后激活下游信号通路,调节细胞的生长、增殖及恶化。 如同“芝麻开门”(配体)信号发出,“门”(HER2蛋白)接收到信号,然后执行“开门、亮灯、甚至启动机关”(激活下游信号通路)等一系列操作。 经过对HER2基因的研究,研究者发现,HER2阳性乳腺癌与HER2阴性乳腺癌相比,侵袭性更强,复发风险约高2~3倍。 新辅助治疗,可降低乳腺癌的转移率,它作为乳腺癌治疗的重要组成部分,处于不断发展的阶段。尤其在HER2阳性乳腺癌患者,不断调整的新的治疗策略更为重要。 我们特邀复旦大学附属肿瘤医院乳腺外科副主任医师曹阿勇博士,给HER2阳性的乳腺癌患者递招,教您认识HER2阳性乳腺癌新辅助治疗最新进展和外科治疗策略。 新辅助治疗的传统目标以局部治疗需求为导向,主要针对局部晚期乳腺癌患者的降期保乳目标。局部降期,指过去认为局部晚期不可手术者,通过新辅助化疗达到降期,从而达到手术条件;保乳指本无法保乳但有保乳需求的患者,通过化疗让病灶尽快缩小,达到成功保乳的要求。 新辅助治疗的新趋势以全身治疗需求为导向,主要指以药敏试验为重要目的,并指导治疗方案的调整。一方面,通过药物敏感试验,加速新型药物的研发和审批,另一方面,开发出新的治疗方案,优化患者的系统治疗。 使局部晚期乳腺癌降期,从不可手术变为可手术; 使肿块较大难以保乳,转为可保乳。 获得体内药物敏感性信息,加速新型药物的研发。 新辅助疗效的评价仅靠影像学还不是很精准,在新辅助治疗的预后指标上,我们更多的专家会推荐pCR指标。 pCR以病理完全缓解率作为指标,此指标可以替代辅助治疗研究中经常用的生存指标,比如os、DFS这些指标,因为pCR我们可以在短时间内观察到。 术后病理评估可将患者分为pCR和non-pCR,达到pCR的患者预后较好,而non-pCR的患者预后较差。 谈到pCR ,我们不能把眼光只关注那些达到pCR的病人,有些病人达到pCR它的预后是比较好的,但是那些没有达到pCR的病人,预后可能会比较差,这部分病人会影响我们总体人群的生存率。我们可以通过一些优化的治疗策略来改善这部分患者的生存状况,从而影响或者改善总体人群的生存率。 新辅助策略使部分患者在后续有强化治疗的机会,从而改善一部分病人的预后,所以新辅助存在加法或减法。 所谓的加法,即我们可以通过早期的疗效监测手段,尽早知道这个患者是否能达到pCR。如果预期能够达到pCR的患者,我们尽可能选择更好的方案,让患者有最大的机会获得pCR,从而改善患者的预后结果;对一些没有达到pCR的病人,我们后续可以通过T-DM1进行辅助强化治疗,改善这部分non-pCR的患者,这也是新辅助策略的加法所在。 所谓给新辅助治疗做减法,指对于预期没有达到pCR的患者,我们不应该盲目延长化疗,因为此类患者对化疗的反应比较差,如果我们延长化疗的疗程,可能患者也不会达到很好的结果。 EBCTCG meta分析指出,保乳患者中有/无新辅助化疗: 局部复发风险增高(15年绝对风险增高5.5%) 远处风险、总生存无差别 新辅助治疗后患者保乳与全切局部复发率和总生存率无显著差异。 肿块太大、淋巴结转移的患者降期后手术范围可以缩小,从不可手术根治变成可以进行外科治疗甚至保乳手术。 可保乳的患者,新辅助治疗后缩小病灶,保乳手术切除肌体更少,外观更对称,成功率更高。 新辅助治疗后,使得腋窝淋巴结降期,乳腺癌前哨淋巴结活检术(SLNB)可能性更大。 可见新辅助治疗后的保乳,总体是安全的,可谨慎进行! 前哨淋巴结活检的目的是规避腋窝清扫,我们需要筛选合适的患者。新辅助治疗之后前哨淋巴结活检的理想模式,是选择腋窝pCR可能性大的乳腺癌患者,比如HER2阳性和三阴性患者。 对于早期乳腺癌HER2阳性的修复术,我们推荐是把握好指针,灵活运用,我们现在有很好的双靶治疗方案,这样超过50%以上的HER2阳性乳腺癌患者可以获得一个pCR的结果。
1、乳腺癌新辅助治疗出现哪些新趋势?
2、乳腺癌新辅助治疗的适应证有哪些?
3、乳腺癌新辅助治疗的疗效如何评价?
4、新辅助治疗后non-pCR的患者如何选择治疗?
5、如何给新辅助治疗做加减法?
6、新辅助治疗后,保乳是否安全?
7、哪些患者可做新辅助化疗后前哨淋巴结活检?